Você está na sessão de Leucemia Linfoide Crônica, para ver sobre outras Leucemias CLIQUE AQUI
Última atualização em 16 de abril de 2026
LEUCEMIA LINFOIDE CRONICA TEM CURA?
A Leucemia Linfoide Crônica requer tratamento somente em alguns casos. O especialista irá recomendar o início do tratamento quando o paciente apresentar:
Sintomas relacionados à leucemia linfoide crônica
- Fadiga
- Sudorese noturna
- Perda de peso
- Febre
- Linfonodomegalia (aumento dos gânglios)
- Infecções de repetição
Anemia e/ou plaquetopenia (baixa de plaquetas)
Doença rapidamente progressiva
- Aumento da linfocitose em > 50% em dois meses ou duplicação de linfócitos em menos de seis meses e/ou
- Aumento rápido de linfonodos, baço ou fígado
LEUCEMIA LINFOIDE CRÔNICA TRATAMENTO
Atualmente, quando necessário, o tratamento é realizado com:
COMO É O TRATAMENTO DE QUIMIOTERAPIA PARA LEUCEMIA LINFOIDE AGUDA

A melhor escolha de tratamento será baseada na idade, estado de saúde geral, presença ou não de outras doenças e também nas alterações vistas nos exames diagnósticos. Os medicamentos disponíveis citamos abaixo e são utilizados de maneira isolada ou em associação:
- Bendamustina
- Ciclofosfamida
- Clorambucila
- Fludarabina
- Prednisona
O uso de cateteres pode ser necessário. Alguns efeitos colaterais podem surgir, como enjoo, diarreia, obstipação (intestino preso), alteração no paladar, boca seca, feridas na boca e dificuldade para engolir. Mas saiba que existem medicamentos para amenizá-los. A nutrição é uma importante aliada na melhora de cada um deles.
A QUIMIOTERAPIA PODE APRESENTAR ALGUNS EFEITOS COLATERAIS
A queda de cabelo também costuma acontecer, pois a quimioterapia atinge as células malignas e também as saudáveis, em especial as que se multiplicam com mais rapidez, como os folículos pilosos, responsáveis pelo crescimento dos cabelos. Nessa fase, busque por alternativas como lenços, bonés, chapéus ou perucas, caso se sinta mais à vontade.
A imunidade baixa, comum a esta fase do tratamento, pode facilitar o surgimento das infecções. A febre é o aviso de que um processo infeccioso está começando, então não deixe de procurar seu médico. Se for necessário, medicamentos serão administrados. Mas com pequenos cuidados, como lavar as mãos com frequência, você pode evitar que essas temidas infecções apareçam. Também são utilizados medicamentos como terapia de suporte, que objetivam controlar ou inibir o surgimento de infecções, amenizar os efeitos colaterais da quimioterapia e melhorar a qualidade de vida do paciente em tratamento.
O QUE É TRANSPLANTE DE MEDULA OSSEA
Também chamado transplante de células-tronco hematopoéticas, este procedimento tem por objetivo restaurar a habilidade do organismo em produzir células sanguíneas normais.
A indicação dependerá da idade do paciente, de seu prognóstico ou quando as primeiras opções de tratamento não apresentam bons resultados. O tipo escolhido será o transplante alogênico, quando é preciso ter um doador HLA* 100% compatível.
*Proteínas que se localizam na superfície de todas as células do organismo.
COMO É FEITO O TRANSPLANTE DE MEDULA OSSEA ALOGÊNICO
Condicionamento
É um processo de preparo para o recebimento da medula óssea do doador. O paciente será submetido a um regime de quimioterapia em altas doses com o intuito de destruir a medula óssea do próprio paciente e de reduzir a imunidade para que seja evitada a rejeição.
Serão utilizados medicamentos extremamente potentes no combate ao câncer, com o objetivo de destruir, controlar e inibir o crescimento das células doentes.
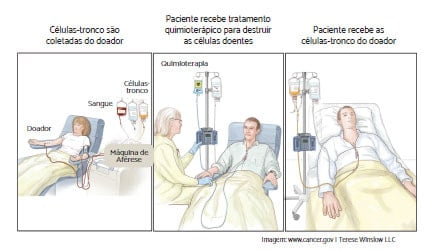
Transplante
Em seguida, as células-tronco doadas serão infundidas no paciente, com a finalidade de reconstituir a fabricação das células saudáveis. O procedimento se parece com uma “transfusão de sangue”. A nova medula óssea fi ca em uma bolsa. No caso de medula previamente congelada, utiliza- se um líquido conservante, que também pode causar alguns desconfortos, como náusea, vômitos, sensação de calor e formigamento. Mas o paciente será monitorado a todo momento.
Normalmente, o paciente permanece internado por mais de 15 dias, para o acompanhamento da evolução no tratamento.
PODEM ACONTECER COMPLICAÇÕES PÓS TRANSPLANTE DE MEDULA ÓSSEA?
O Pós-Transplante é conhecido como aplasia medular
O QUE É APLASIA MEDULAR ?
Significa que há uma queda no número de todas as células do sangue. Neste período, o paciente fica mais predisposto a infecções e passa a receber inúmeros antibióticos, além de medicamentos que estimulam a produção dos glóbulos brancos (que combatem as bactérias e vírus).
O paciente também pode apresentar hemorragias, devido à baixa das plaquetas, e anemia por baixa dos glóbulos vermelhos, sendo necessário realizar transfusão de sangue.
Neste momento é muito importante:
- Reforçar os cuidados com a higiene
- Usar máscara em lugares públicos, muito movimentados
- Limitar o número e frequência de visitas
- Lavar sempre as mãos
- Evitar lâminas para se barbear ou depilar
- Evitar retirar cutículas
- Escovar delicadamente os dentes
PEGA DA MEDULA
Quando a medula óssea começa a funcionar novamente (geralmente em torno de 2-4 semanas após a infusão) pode-se dizer que houve a pega da medula, ou seja, o transplante obteve sucesso e a medula voltou a funcionar perfeitamente.
Ainda assim, o monitoramento médico continua sendo essencial, pois mesmo após um ano de procedimento, pode vir a aparecer alguma complicação tardia.
A alta só será possível no momento em que a medula óssea estiver funcionando bem, ou seja, produzindo as células do sangue que protejam o paciente contra infecções e hemorragias.
Após a pega da medula
Neste momento, o paciente estará sob uso de medicamentos imunossupressores para evitar a rejeição do TMO, portanto ainda poderá apresentar sintomas de infecção como febre, calafrios, mal-estar, tosse e alterações urinárias.
Mas a doença do enxerto x hospedeiro é o que mais preocupa. Isto porque a nova medula óssea, provinda do doador, passa a reconhecer os órgãos do paciente como estranhos e, automaticamente, iniciam um ataque contra eles.
A doença do enxerto x hospedeiro pode ser de dois os tipos:
- Doença do Enxerto x Hospedeiro Aguda – ocorre geralmente nos primeiros três meses após o procedimento. Pele, intestino e fígado são os órgãos mais frequentemente acometidos. Pode causar manchas vermelhas nas mãos, pés e rosto; manchas espalhadas pelo corpo; erupções na pele; febre; diarreia; dores abdominais; icterícia (coloração amarelada da pele e mucosas devido a alterações no fígado).
- Doença do Enxerto x Hospedeiro Crônica – em geral ocorre após 3-4 meses do transplante e pode durar anos. Os principais órgãos acometidos são pele, mucosas, articulações e pulmão. Seus principais sintomas são lesões, enrijecimento e escurecimento da pele, coceira pelo corpo, boca seca e sensível, olhos secos e secura vaginal.
Imunoterapia
As células cancerígenas são muito espertas e, por crescerem de forma rápida e descontrolada, podem enganar o sistema imunológico, para que ele não as veja como uma ameaça ao desligar a resposta imune ou parar as funções imunológicas que poderiam destruí-las. Com isso, a imunoterapia faz com que o próprio sistema imunológico reconheça as células doentes e as ataque.
Aqui, os medicamentos ajudam o próprio sistema imunológico do paciente a combater as células com câncer. Eles são aplicados via intravenosa, e podem apresentar efeitos colaterais como prurido na pele, calafrios, febre, náuseas, erupções cutâneas, fadiga e dores de cabeça. Rituximabe e Obinutuzumabe são os principais imunoterápicos (também conhecidos por anticorpos monoclonais) utilizados.
Todos são registrados pela Anvisa (Agência Nacional de Vigilância Sanitária) e podem ser utilizados no país.
A BTK (Bruton’s Tyrosine Kinase) é uma enzima essencial para o funcionamento das células B, um tipo de célula do sistema imunológico. Em algumas doenças hematológicas malignas, como a leucemia linfocítica crônica, essa enzima está hiperativa, contribuindo para o crescimento descontrolado das células cancerosas.
Os principais medicamentos inibidores da tirosina de Bruton utilizados e já aprovados pela Anvisa são: acalabrutinibe, ibrutinibe, pirtobrutinibe e zanubrutinibe.
A BCL-2 é uma proteína antiapoptótica, ou seja, ela impede que a célula morra, mesmo quando essa célula está danificada ou se tornou cancerígena. Em vários tipos de câncer hematológico, como na LLC, ela está superexpressa, ajudando as células cancerosas a sobreviverem por mais tempo do que deveriam.
O medicamento aprovado pela Anvisa é o venetoclax, que funciona bloqueando a proteína BCL-2 no corpo, ajudando a matar e reduzir o número de células cancerígenas. Ele também retarda o agravamento (piora) da LLC. É indicado para pacientes adultos.
Veja abaixo uma lista de dicas para combater e amenizar os efeitos colaterais que possam decorrer dos tratamentos da LLC
O tratamento da LLLC, pode trazer alguns efeitos adversos ao paciente, mas é importante entender que é possível amenizá-los, seja com medicamentos ou até mesmo com a alimentação.
Aqui vão algumas dicas para te ajudar neste momento:
Contra náuseas e vômitos:
- Prefira alimentos frios ou gelados e diminua ou evite o uso de temperos fortes na preparação dos alimentos
- Coma pequenas porções várias vezes ao dia
Contra a diarreia:
- Aumente a ingestão de líquidos, como água, chá, suco
- Evite alimentos laxativos, como doces concentrados, leite de vaca, creme de leite, manteiga, queijos, verduras, cereais e pães integrais, além de frutas como mamão, laranja, uva e ameixa preta
Contra a obstipação (prisão de ventre):
- Evite o consumo de cereais refinados (arroz branco, farinha de trigo refinada, fubá, semolina, amido de milho, polvilho)
- Substitua alimentos pobres em fibras por alimentos ricos nesse nutriente (ex.: feijão, ervilha, lentilha, grão de bico, soja, arroz integral, linhaça, aveia…)
- Beba muita água
Contra a mucosite
- Evite alimentos picantes e salgados com temperos fortes e alimentos ácidos (ex.: limão, laranja pera, morango, maracujá, abacaxi e kiwi)
- Consuma preferencialmente alimentos macios ou pastosos (ex.: creme de espinafre, milho, purês, pães macios, sorvetes, flans, pudins e gelatinas) e também alimentos frios/gelados
Contra a xerostomia (boca seca)
- Beba líquidos em abundância (ex.: água, chá, suco, sopa)
- Aumente a ingestão de alimentos ácidos e cítricos
- Evite alimentos ricos em sal
- Chupe cubos de gelo ao longo do dia
- Utilize pomadas industrializadas (“salivas artificiais”) antes das refeições
Imunidade baixa:
A febre é o aviso de que um processo infeccioso está começando, então não deixe de procurar o médico sempre que perceber que está com febre. Devido ao aumento do risco de infecção, recomenda-se a vacinação contra pneumonia pneumocócica (repetida a cada 5 anos) e uma vacina anual contra a gripe. Os pacientes com LLC não devem receber vacinas com vírus ativo (como a vacina contra herpes zoster).