Saiba tudo sobre a Anemia Aplásica.
Última atualização em 17 de agosto de 2020
Anemia Aplásica tem cura?
Conheça os tratamentos para Anemia Aplásica
Consultoria Dra. Érika Midori
O principal objetivo do tratamento da Anemia Aplásica consiste em aumentar o número de células saudáveis no sangue. O médico é o responsável por escolher a melhor opção a ser utilizada. São elas:
Transfusão de sangue
A transfusão de sangue vai aumentar temporariamente os números de células sanguíneas. As transfusões de glóbulos vermelhos e plaquetas são as mais usadas, já que os glóbulos brancos têm um período de vida muito curto.
Como estas transfusões devem ser realizadas por muitas vezes, o paciente passa a apresentar acúmulo de ferro no organismo, em especial em órgãos como fígado e coração. Por isso, a quelação do ferro será necessária. Para a retirada do ferro são utilizados os seguintes medicamentos:
- (Exjade ®) Deferasirox – medicamento em forma de comprimido que deve ser diluído em água e tomado uma vez ao dia.
- (Desferal®) Deferoxamina – sua administração deve ser feita com uma bomba de infusão (injetável) ao longo de várias horas.
- (Ferriprox®) Deferiprona – comprimido que, na maior parte dos casos, deve ser administrado três vezes ao dia.
Terapia Imunossupressora
A finalidade da Terapia Imunossupressora é realizar a melhora na resposta imunológica do paciente, permitindo que as células da medula óssea se desenvolvam e se produzam em maior quantidade. Os medicamentos utilizados são:
Globulina anti-timócitos (ATG)
É um anticorpo que ajuda a destruir, especificamente, os linfócitos T (tipo de glóbulo branco, presente no sistema imunológico), que atacam as células tronco. Com isso, a medula fica mais fortalecida e preserva as células tronco. Sua administração é intravenosa e, na maior parte dos casos, é utilizada junto à ciclosporina. Dentre os efeitos colaterais mais comuns estão calafrios, febre e coceira.
Ciclosporina
Este medicamento impede que os linfócitos T se tornem ativos, fazendo com que as células tronco não sejam mais atacadas. Ela pode ser ingerida tanto em forma de líquido quanto comprimido. Como efeitos colaterais, o paciente pode apresentar pressão alta, lesões renais, inflamação do fígado e aumento de crescimento capilar.
Prednisona
Utilizado durante um período em dose elevada para também apresentar efeito imunossupressor.
Terapia de apoio
O medicamento Filgrastim será utilizado para aumento de glóbulos brancos.
Transplante de medula óssea
Também chamado por transplante de células tronco hematopoiéticas, esta também é uma importante alternativa para o tratamento da Anemia Aplásica. A opção realizada será o transplante alogênico, quando é necessário um doador 100% compatível.
Saiba como acontece o transplante de medula óssea alogênico
O transplante de medula óssea alogênico é o tipo de transplante de medula óssea indicado para Anemia Aplásica. Na preparação, o paciente é submetido à quimioterapia, com ou sem radiação, com objetivo de matar as células doentes remanescentes e reduzir imunidade do paciente para aceitar a medula do doador. Então, o paciente recebe infusões de células-tronco advindas de um doador, que pode ser um membro da família, um desconhecido cadastrado no REDOME (Registro Nacional de Doadores de Medula Óssea) ou até mesmo de um cordão umbilical.
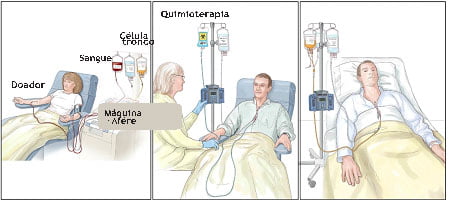
Passo 1: Células-tronco são coletadas do doador
Segundo passo: O paciente recebe tratamento quimioterápico para destruir as células doentes
Conclusão: E, em seguida o paciente recebe as células-tronco do doador
O Transplante Alogênico cria um novo sistema imune para o paciente, que ajudará o corpo a brigar contra infecções e contra as células cancerígenas que possam ter sobrado. As células imunes transplantadas (chamadas de enxerto) enxergam as células leucêmicas no corpo como estranhas e as destrói.
Este tipo de transplante, se comparado a outros tratamentos, é associado com efeitos colaterais consideráveis, inclusive risco de mortalidade relacionado ao transplante, por isso a decisão para a sua realização também dependerá da idade do paciente e do entendimento deste sobre seus riscos/benefícios.
Há algum risco no TMO Alogênico?
Após o transplante, existe o risco de o paciente desenvolver uma doença chamada “doença do enxerto versus hospedeiro” ou DECH. Ela acontece quando as células do doador (enxerto) identificam as células do corpo do paciente (hospedeiro) como estranhas e as ataca. As partes do corpo mais comumente afetadas são a pele, fígado, estômago e intestino. A doença pode se apresentar após semanas ou anos do transplante e o médico irá indicar medicamentos para prevenir e até mesmo minimizar o problema.